
【張添皓醫師三秒鐘總結摘要】
老了掉牙不一定會縮短壽命,關鍵在於保留多少能穩定咀嚼的「功能牙 (Functional Teeth)」。
2025 年最新大數據研究顯示,口中健全或妥善修復的牙齒數量越多,全因死亡風險(all-cause mortality)越低 ;反之,未治療的嚴重蛀牙與缺牙會成為健康破口。
以張添皓醫師的臨床角度看這文獻:當蛀牙沒去治療,嚴重到牙髓感染,口腔出現牙齦反覆長膿包 (Dental Abscess) 或 X 光顯示牙根尖黑影 (Apical Radiolucency),若經過醫師鑑別診斷是牙髓相關疾病的話,即使無痛也代表牙根深層感染。
建議及早透過顯微根管治療 (Microendodontics) 精準清除感染源,保住珍貴的天然牙根與功能,避免齒槽骨遭持續破壞而面臨拔牙危機。
文章目錄
Toggle牙齒剩幾顆才長壽?從日本最新大數據看懂「功能牙 (Functional Teeth)」的真正價值
醫學實證指出:牙齒對壽命的影響,並非單純取決於天然牙的絕對數量,而是取決於經過修復後能維持正常咀嚼與清潔的「功能牙」總數 。
身為衛生福利部部定牙髓病專科醫師,我在竹北的顯微根管治療門診中,最常聽到長輩憂心忡忡地問:「張醫師,我牙齒掉到剩沒幾顆,人家說老了沒牙齒會短命,我是不是完了?」
很多人以為,牙齒的重點是「還剩幾顆天然的」。
但事實上,從臨床角度看,真正重要的不只是牙齒還在不在嘴巴裡,而是它能不能有功能穩定咀嚼、正常進食、說話、吞嚥…等。

破解迷思:重點不是「有牙的樣子」,而是「有用的牙」
一顆牙齒就算不是完全天然,只要經過適當的治療與修復,仍能保有極高的功能價值。
這正是現代牙醫學極力倡導的核心觀念。
2025 年 OHSAKA 研究的核心發現與數據深度解析
為了回答「牙齒狀態與壽命的關聯」,2025 年發表於《BMC Oral Health》的日本 OHSAKA 研究,提供了一份規模極大且嚴謹的回溯性世代研究數據[1]。
研究團隊運用了日本的國民健康保險資料庫,評估了高達 190,282 位 75 歲以上的長者。
經過中位數 3.4 年的追蹤期後,觀察到全因死亡人數為男性 9,713 人(12.0%)與女性 6,242 人(5.7%)。
研究團隊並不是單純數牙齒,他們比較了三種計算模型:
-
S (Sound teeth): 健全、完全沒蛀過也沒補過的天然牙。
-
F (Filled teeth): 已經過牙醫師妥善填補、具有永久性修復體的牙齒。
-
D (Decayed teeth): 帶有未妥善治療的蛀牙。
這份文獻給了我們三個非常明確的客觀結論:
-
「S+F 模型」的預測力最強: 透過高階統計學交叉比對(NRI 指標),團隊發現「S+F (健全天然牙+已填補修復牙)」的模型,在預測全因死亡風險上的精準度最高。 這代表,一顆牙齒就算曾經蛀過,只要經過妥善的填補修復(F),它保護健康、降低死亡率的效果,就等同於健全的天然牙。
-
長壽的劑量依存關係: 研究以口中擁有 ≥21 顆 S+F 牙齒的長者為最健康的基準點(風險值 1.00)。-
若口中 0 顆 S+F 牙齒:男性全因死亡風險飆升至 1.74 倍,女性為 1.69 倍。
-
若口中僅剩 1-5 顆 S+F 牙齒:男性死亡風險為 1.51 倍,女性為 1.35 倍。
-
-
未妥善治療的蛀牙(D)會干擾健康預測: 研究發現,如果把未治療的蛀牙也算進去(S+F+D 模型),預測精準度反而會下降。這證實了「未治療的蛀牙(D)」,不僅不具備保護力,更是潛在的健康缺口。
張添皓醫師的臨床延伸觀點:從「深層感染」到「全身發炎」的連鎖危機
OHSAKA 研究確立了「保留牙齒」能降低死亡風險的現象,並點出「未治療蛀牙」的危害。
從跨領域醫學與臨床病理的角度來看,若放任蛀牙不管,感染會持續向牙髓深處蔓延,最終演變成嚴重的「根尖周圍發炎」。一旦牙齒保不住而必須拔除,將會帶來兩大全身性危機:
-
全身性發炎負擔 (Systemic Inflammatory Burden): 根據 2019 年《Journal of Endodontics》發表的系統性文獻回顧與薈萃分析指出,根尖發炎是潛在的慢性發炎感染源,會持續釋放細胞激素(如 CRP、IL-6)進入血液循環,加劇心血管粥狀動脈硬化等全身性發炎負擔 (Systemic Inflammatory Burden)[2]。
-
牙齒缺失與認知衰退的連鎖效應: 當嚴重感染導致牙齒必須被拔除時,患者不僅面臨咀嚼效能下降;更致命的是,拔牙導致牙周韌帶的感覺刺激永久喪失。 現有神經學與老年醫學文獻指出,咬合支撐的喪失會降低大腦皮層血流,加速海馬迴萎縮與認知衰退,並與全因死亡率升高有著潛在關聯,但機制尚需進一步研究,現有證據主要來自動物實驗和流行病學觀察 [3, 4, 5, 6]。
為了避免走向拔牙與全身發炎的命運,我們必須及早攔截深層感染。
在臨床門診中,當細菌已經深入牙根,最常出現的「無痛警訊」是什麼?
臨床視角:深層感染的兩大無痛警訊(牙齦膿包與牙根尖黑影)
當蛀牙的細菌、或毒素侵入神經,或是舊的填補物底下發生二次感染時,單純的表面補牙已經無法解決問題。
此時,牙齒常常會發出兩個無痛的深層警訊:「牙齦膿包」與「X 光片上的黑影」,這代表感染正在破壞您的齒槽骨,牙齒已面臨拔除的危機。
迷思一:牙齦膿包 (Dental Abscess) 不痛還要處理嗎?小心齒槽骨正被掏空
醫學實證指出,無痛牙齦膿包,若在醫師鑑別診斷後,懷疑是通常為根尖周圍慢性發炎的排膿通道 (Sinus tract),必須進行牙髓介入治療 (Endodontic intervention)。
傳統觀念常將牙齦上反覆出現的白色膿包、流膿,誤以為是單純的「火氣大」或「睡眠不足」。
但從牙髓病專科的角度看,這是極度危險的誤解。病人常常只有輕微不適,甚至幾乎不痛,但這類病灶的核心問題根本不在牙齦表面,而在牙根深處的感染源。
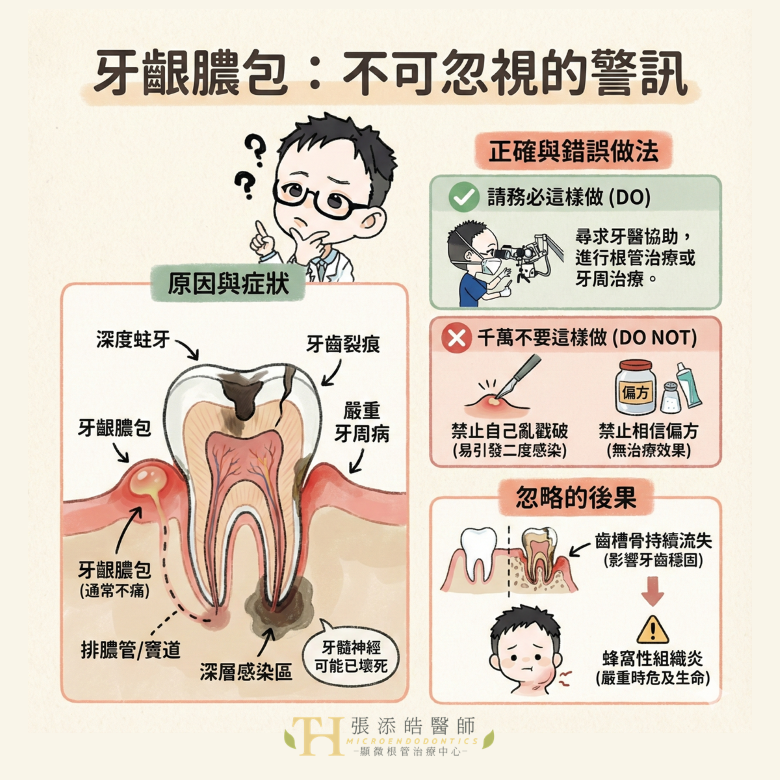
為什麼牙齦膿包明明有細菌感染,卻不會痛?
因為膿液「找到出口了」。當牙根內部細菌持續存在,根尖周圍的組織會長期發炎並產生膿液。
如果壓力無法排出,病人會腫痛難耐;但一旦身體妥協,在牙齦表面開出一條「竇道(隧道)」,膿液有地方排,壓力下降,疼痛反而減輕了。
這正是牙齦膿包最騙人的地方:不痛,不代表痊癒;膿流掉,不代表感染消失。
張添皓醫師的自我評估指南
請先觀察自己的症狀:
-
【情況 A】不會痛、反覆消長: 這通常代表牙根深處有慢性感染,請盡快預約牙髓病專科醫師進行顯微評估,千萬別當作火氣大放任不管。
-
【情況 B】合併臉部腫脹、發燒、吞嚥困難: 這屬於伴隨系統性感染的根尖周圍炎 (Systemic involvement)、蜂窩性組織炎。請立刻就醫!這代表感染已經擴散到全身系統,必須立即控制,不能等待預約。
張醫師的核心必讀:
詳細的牙肉腫痛、病因與預防,請務必閱讀我的完整指南:牙齦膿包會自己好嗎?張添皓醫師教你「二不一要」處理牙肉腫痛,停止自己刺破!
迷思二:牙根尖黑影 (Apical Radiolucency) 一定要抽神經或拔牙嗎?
牙根尖黑影,在影像學上通常代表根尖周圍骨密度降低,這一現象最常見於根尖周圍炎。
根據現有醫學文獻,根尖周圍炎的發生,主要是由於牙髓感染後,細菌及其毒素通過根尖孔擴散至根尖周圍組織,誘發宿主免疫反應,進而活化蝕骨細胞(Osteoclasts),導致齒槽骨吸收和破壞[7, 8]。
這種骨質流失的現象,在 CBCT 或傳統 X 光下就會表現為根尖區的放射性透亮區(即「黑影」)。
雖然聽起來很嚇人,但「黑影」不是正式的病名,而是一個影像線索;不能只靠「有黑影」三個字,就直接判這顆牙齒死刑。
因此,面對牙根尖黑影的治療決策,必須結合牙髓活性、既往治療史與影像前後比較進行綜合診斷。
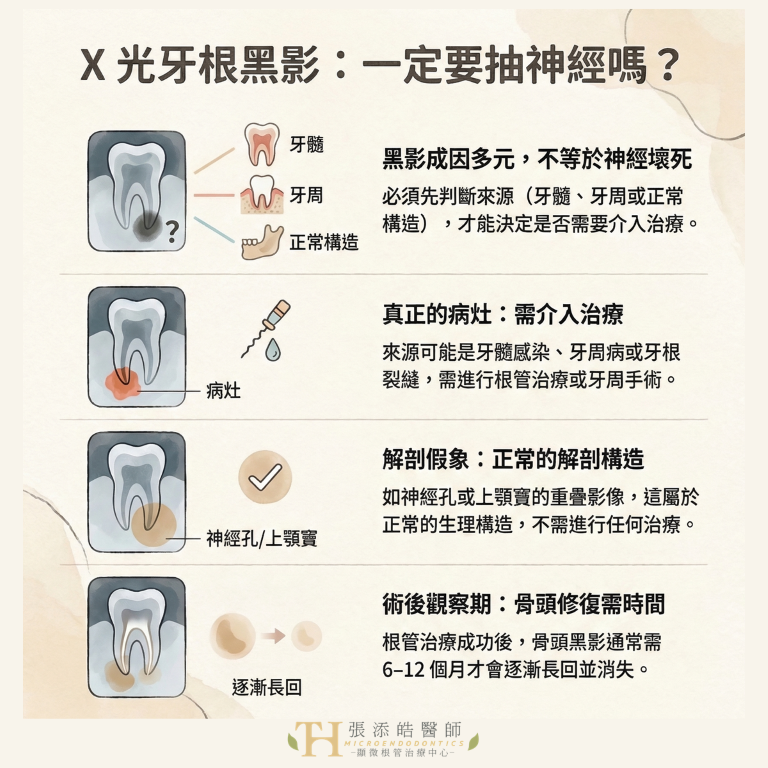
臨床判斷:牙根尖黑影的三種情境
真正的專業判斷,必須分清楚您是哪一種黑影:
-
牙齒沒做過根管治療,現在有黑影: 若經過醫師診斷為牙髓已壞死,這代表感染已造成骨頭破壞,必須進行根管治療、或顯微根管治療清除感染源。
-
牙齒做過根管治療,黑影正在縮小 (Healing apical tissue): 如果病人無症狀,且影像顯示骨小樑正在恢復,建議持續追蹤監測,不需立刻重新治療。
-
牙齒做過根管治療,黑影持續存在且無症狀: 這種情況最考驗醫師專業、以及長時間的反饋。無症狀病灶短期內惡化機率不高,但需要更高階的判讀,不能一刀切地全部重做或放著不管。
張醫師的核心必讀:
想了解更多黑影與全身健康的風險?請參考這篇深度解析:牙齒不痛,X 光卻有黑影:牙根尖黑影不痛要治療嗎?從研究看與心血管風險的關聯
臨床實踐:顯微根管治療如何為您避免拔牙危機、守住天然牙?
如同大數據研究所揭示的,失去牙齒會對長期的整體健康造成負面影響。
面對長出膿包與黑影的嚴重感染牙齒,如果選擇放棄治療直接拔除,就等於提早流失了咀嚼的本錢。
此時,『顯微根管治療』正是精準拆除深層感染引信,盡最大可能為您「保留天然牙根」,避免走向拔牙命運的關鍵防線。
美國牙髓病學會 (AAE) 的立場聲明明確指出:高達數十倍放大的牙科顯微鏡能顯著提升複雜根管結構的診斷與治療成功率 [9]。
當你遇到,以前做過根管治療的牙齒,現在又復發、額外神經管、根管嚴重鈣化、牙根吸收、根管阻塞、特殊形態…,一般健保根管治療可能已經不足以應付。
突破傳統根管治療 2D 盲點:精準清創、無痛管理與牙冠保護
在臨床統計的根管再治療、二次根管治療案例中,極高比例的復發源於肉眼極限無法清潔的解剖死角。透過顯微鏡的強光與高倍率放大,專科醫師能清楚看見隱藏根管與分離器械。
在進行顯微根管治療時,醫師在治療過程上,專科醫師會施打局部麻醉藥進行完善的無痛控制。
由於顯微根管治療極度精細、耗時,通常需要數次回診、每次約 1 小時的專屬門診時間。當感染清除、發炎控制並完成根管充填後,強烈建議必須製作假牙套(牙冠)將脆弱的牙齒保護起來,以承受日常咀嚼壓力,避免日後發生不可逆的牙根裂。
為什麼不直接拔掉植牙?保留天然牙是最划算的「健康投資」
天然牙根擁有提供大腦咀嚼回饋(本體感覺)的牙周韌帶,這是再昂貴的植牙都無法複製的。當遇到傳統健保根管的死角時,若宣告失敗面臨的就是拔牙與植牙費用。
顯微根管治療的具體收費會依牙位與複雜度而異,需由專科醫師親自評估。 顯微根管治療的自費,本質上就是一筆「守護天然器官的健康投資」,用相對最小的代價,精準控制深層感染,讓珍貴的天然牙齒能繼續留在口中發揮咀嚼功能。
張醫師的核心必讀:
♥ 什麼情況必須動用顯微鏡?自費價值在哪?請看終極解析:顯微根管治療、根管治療全攻略:牙髓病專科醫師的保牙最後防線
♥【影片】拔牙+植牙? 保留牙齒 + 健保根管治療、自費顯微根管治療?哪個比較好?費用比較、壽命差異、保養全攻略
專科醫師的最終決策:精準診斷,理性放手
OHSAKA 研究的終極啟示是:能留在口中穩定工作的牙齒,才是守護健康的資產。
有些同行或病患,會誤以為牙髓病專科醫師是「什麼爛牙都要硬救的保牙信徒」。
事實上,專科醫師的真正價值,在於「風險效益評估 (Risk-Benefit Analysis)」。
例如,若在顯微鏡下明確看到:
-
垂直牙根裂 (Vertical Root Fracture)
-
是骨缺損深達根尖無法挽救;
-
又或者高齡患者因重度心血管疾病、失智症,或無法耐受長時間的張口與診療壓力...
這時,果斷拔除感染源並以假牙恢復基本咀嚼功能,或許是保障患者系統性安全的合適決策。
因此,當您看到牙齦膿包或牙根黑影時,請先問:
-
眼前這顆牙的感染源在哪裡?
-
透過顯微根管治療後,眼前這顆生病的牙齒還有沒有條件被保留並恢復咀嚼功能?
-
現在是該精準治療、持續追蹤,還是理性放手?
唯有透過精準判斷,盡力為你穩穩守住口中的每一顆「天然牙」,才是邁向健康長壽最踏實的一步。
顯微根管治療門診最常問 (FAQ)
Q: 老年人保留多少顆牙齒才健康?
A: 根據日本 OHSAKA 研究,擁有 21 顆以上健全或已妥善修復的牙齒最為健康,這能幫助穩定咀嚼並顯著降低全因死亡風險。
Q: 牙齦長出白白的膿包但不會痛,是火氣大嗎?可以自己刺破嗎?
A: 不是火氣大,這是慢性根尖周圍炎的竇道排膿。切勿自行刺破,這無法清除深層感染源,更極易引發嚴重的二度細菌感染或蜂窩性組織炎,請盡快預約評估。
Q: 牙科看 X 光片時發現有「牙根尖黑影」,這是什麼意思?
A: 牙根尖黑影代表根尖周圍骨密度降低,通常是細菌感染引發免疫反應,活化蝕骨細胞吞噬並破壞齒槽骨所致。必須由醫師進行綜合醫學診斷。
Q: 牙科使用的 3D 電腦斷層掃描(CBCT)和一般傳統 2D X 光片有什麼不同?
A: 傳統 2D X 光片容易因周圍骨骼與組織重疊而產生診斷死角。3D的牙科電腦斷層能提供立體剖面,有機會幫助醫師精準看清真實的骨缺損範圍與隱藏神經血管。
Q: 發現牙根尖黑影一定要馬上抽神經或是把牙齒拔除嗎?
A: 不一定。若是首次發現通常需根管治療;若治療過且黑影正縮小可追蹤;若黑影持續存在,則建議轉診牙髓病專科透過顯微鏡與 CBCT 高階判讀。
Q: 顯微根管治療過程中會感覺到疼痛嗎?每次看診需要花費多少時間?
A: 治療時專科醫師會施打局部麻醉藥進行完善的無痛控制。由於顯微清創極度精細,通常需要 1 至數次回診,每次保留約 1 到 2 小時的專屬門診時間。
Q: 顯微根管治療(Microendodontics)和一般健保根管治療有什麼差別?
A: 最大差別在於精準度與除錯能力。顯微根管治療使用高達數十倍放大的牙科顯微鏡,能幫醫師清楚找出隱藏根管、處理鈣化或斷針等肉眼看不見的解剖死角。
Q: 做完顯微根管治療後,牙齒需要做假牙套、假牙冠保護起來嗎?
A: 是的。當感染徹底清除並完成根管充填後,強烈建議必須製作假牙套(牙冠)將脆弱的牙齒保護起來,以承受日常咀嚼壓力,避免日後發生牙根裂。
Q: 什麼情況下不建議做顯微根管治療,而是必須把牙齒拔除?
A: 若在顯微鏡下明確發現垂直牙根縱裂(VRF)、骨缺損深達根尖無法挽救,或高齡患者因重度心血管疾病、失智症無法耐受長時間診療時,應果斷拔牙。
Q: 牙齒嚴重蛀牙或發炎不管它,會對全身健康造成什麼具體影響?
A: 根尖發炎會釋放細胞激素進入血液,加劇心血管硬化等全身發炎負擔。此外,若因嚴重發炎而導致拔牙,喪失牙周韌帶刺激會減少大腦血流,加速海馬迴萎縮與認知衰退。
延伸閱讀:張添皓醫師精選文章
三大核心必讀指南
若您正深受牙齒感染所苦,請務必優先閱讀張醫師為病患撰寫的這三篇全方位權威指南:
-
【顯微根管治療】顯微根管治療、根管治療全攻略:牙髓病專科醫師的保牙最後防線
-
【牙齦膿包】牙齦膿包會自己好嗎?教你「二不一要」處理牙肉腫痛,停止自己把牙膿包刺破!
- 【牙根尖黑影】牙齒不痛,X 光卻有黑影要治療嗎?從研究看根尖周圍炎與全身風險關聯
主題一:牙齦膿包、長白點的更多急救迷思
主題二:破解 X 光片與感染發炎的秘密
-
牙髓壞死一定要抽神經嗎?出現牙根尖黑影或牙齦膿包,但我不會痛呀!可以不治療嗎?
-
牙根黑影!根管治療後的牙齒,發現疑似牙根尖周圍病變該麼辦?美國牙髓病學會三大對付原則
- 牙齦膿包、牙根尖黑影,是牙周病還是牙根尖發炎?顯微根管治療有用嗎?
主題三:為什麼需要高階顯微與評估?
參考文獻 (References)
- Otsuki, N., Yamamoto, R., Mameno, T., Takeuchi, S., Shinzawa, M., Kono, A., & Ikebe, K. (2025). Assessing the effectivity of counting the number of teeth with their conditions to predict mortality: the OHSAKA study. BMC Oral Health, 25(1), 1982.
- Georgiou AC, Crielaard W, Armenis I, de Vries R, van der Waal SV. (2019). Apical Periodontitis Is Associated With Elevated Concentrations of Inflammatory Mediators in Peripheral Blood: A Systematic Review and Meta-Analysis. Journal of Endodontics, 45(11), 1279-1295.e3.
- Wang X, Hu J, Jiang Q. (2022). Tooth Loss-Associated Mechanisms That Negatively Affect Cognitive Function: A Systematic Review of Animal Experiments Based on Occlusal Support Loss and Cognitive Impairment. Frontiers in Neuroscience, 16, 885698.
- Dintica CS, Rizzuto D, Marseglia A, et al. (2018). Tooth Loss Is Associated With Accelerated Cognitive Decline and Volumetric Brain Differences: A Population-Based Study. Neurobiology of Aging, 67, 23-30.
- Straka M, Šupler M, Straka M. (2024). Tooth Loss, Periodontal Infection and Their Relationship to Cognitive Impairment and Other Dementias: A Review. Neuro Endocrinology Letters, 45(1), 18-32.
- Asher S, Stephen R, Mäntylä P, Suominen AL, Solomon A. (2022). Periodontal Health, Cognitive Decline, and Dementia: A Systematic Review and Meta-Analysis of Longitudinal Studies. Journal of the American Geriatrics Society, 70(9), 2695-2709.
- Siqueira JF Jr, Antunes HS, Pérez AR, et al. (2020). The Apical Root Canal System of Teeth With Posttreatment Apical Periodontitis: Correlating Microbiologic, Tomographic, and Histopathologic Findings. Journal of Endodontics, 46(8), 1195-1203.
- Hilmi A, Patel S, Mirza K, Galicia JC. (2023). Efficacy of Imaging Techniques for the Diagnosis of Apical Periodontitis: A Systematic Review. International Endodontic Journal, 56(4), 458-472.
- American Association of Endodontists (AAE). (2023). AAE Position Statement on Use of Microscopes and Other Magnification Techniques. Journal of Endodontics.
關於作者:張添皓醫師
♦ 中華民國衛生福利部部定牙髓病專科醫師、國立臺大醫院口腔醫學部兼任主治醫師、中國醫藥大學新竹附設醫院,顯微根管治療中心主任暨牙髓病科主任
♦ 顯微根管治療專家
♦ 張添皓醫師顯微根管治療中心創辦人
♦ 專注於:顯微根管治療、顯微根尖手術、顯微牙髓保存術、活髓治療、再生牙髓治療、鈣化根管、牙裂評估…等。
♦ 更多案例分享:我的顯微根管治療日常範圍
♦ 診療項目介紹:顯微根管治療項目
醫療免責聲明
本文為一般健康資訊與衛教內容,不構成個別醫療診斷或治療建議。如有症狀請就醫,由醫師評估。
如果你在新竹或竹北,常因牙痛、牙齦膿包反覆發作,若需要找我評估 → 張添皓顯微根管治療中心 。








