最新更新日期 2024-03-17 by 張添皓醫師的牙髓診療室
「醫師!我不要顯微根管治療,可以嗎?會不會怎麼樣?有其它選擇嗎?」
「醫師!你不要把風險講得這麼恐怖,講的我都不敢做治療了!」
「醫師!這次你只有花20分鐘說話,沒有做治療,可不可以退費呢?」
以上就是病人最常問我的問題;而這些問題的切入點有非常多,可以從健保體制觀點切入,也可以從醫療決策面切入、也可以從病人的認知與心理層面去切入這些問題。
但是,我今天以我粗淺對於 SDM 的認識,來分享「以 SDM 作為醫病溝通」這模式;但要注意的是醫病溝通模式並非只有 SDM,而完整的 SDM 每個環節其實非常的龐雜,並非幾句話就可以說完的。

文章目錄
Toggle什麼是共享決策(Shared Decision Making,SDM)?
根據衛生福利部的資料:「共享決策」(Shared Decision Making,SDM); 這個名詞最早是 1982 年美國以病人為中心照護的共同福祉計畫上,為促進醫病相互尊重與溝通而提出。
而在 1997 年由 Charles 提出操作型定義,至少要有醫師和病人雙方共同參與,醫師提出各種不同處置之實證資料,病人則提出個人的喜好與價值觀,彼此交換資訊討論,共同達成最佳可行之治療選項。
也就是醫療端、以及病人端皆以知識、溝通和尊重三元素為出發點,來達成醫療決策共識並支持病人做出符合其偏好的醫療決策。
為了避免太冗長,以下的文章我會簡化、並縮小範圍成我自己日常最常碰到醫病角色〈醫師-病人〉。但還是要提醒,醫病共享的「醫」不光指的是醫師,還有其他醫療團隊成員;而「病」也不光指的是病人,還有病人的家屬….等。
接下來,我試著就其精華配合著我自己的專業 – 根管治療,牙髓病處置,以簡單的分享。
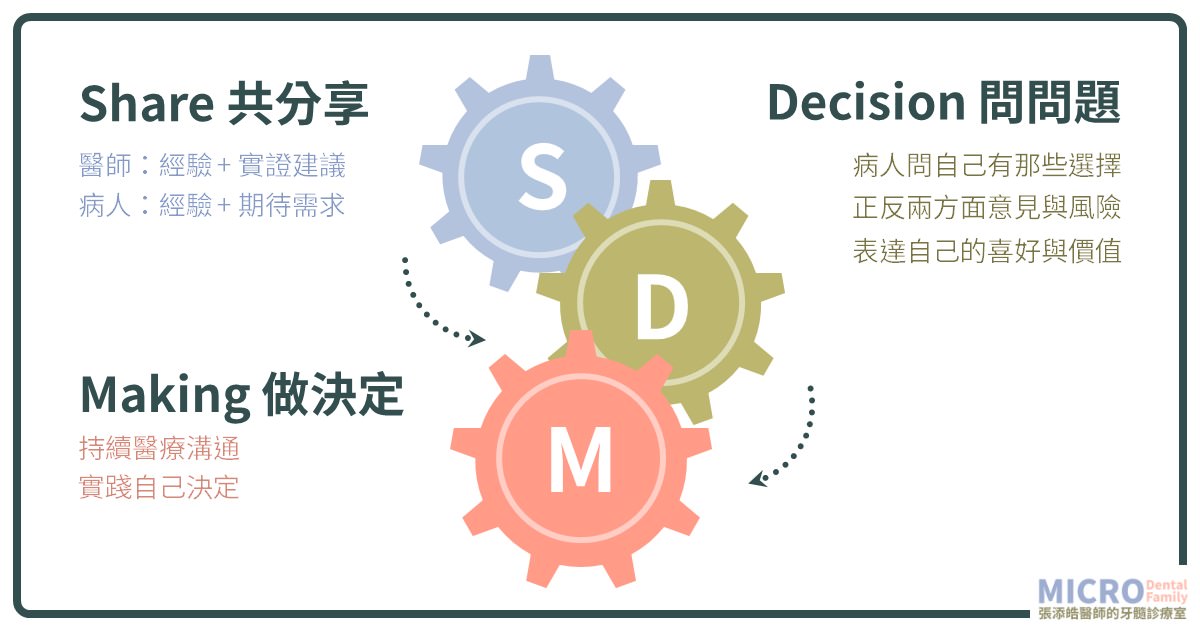
首先,是共享「Shared」:共享什麼呢?
共享,顧名思義就是互相分享,也就是醫、病雙方的共享。以下舉幾個簡化過的例子來說明:
病人需要與醫師共享的是:病人自己的經驗與期待。
一顆蛀牙很嚴重的的第一大臼齒,病人的對側牙也是蛀牙後根管治療,做了牙套用了 10 年。而這一顆蛀牙很嚴重的牙齒,病人也是這麼的期待在管治療完,做了牙套後可以再用十多年。
醫師要與病人共享的是:醫師的經驗、實證、與相關風險的建議。
上述的例子,醫師經鑑別診斷、依照醫師的經驗以及實證來說,認為那顆蛀牙很嚴重的的第一大臼齒,藉由根管治療抽神經後,做牙套保留的可能性非常低,可能需要拔牙,並且告知病人相關較可能的風險。
其次,是準備做決定「decision」: 準備什麼呢?
病人可以藉由問自己問題、且與醫師不斷溝通,收集並尋求醫師意見,來幫助自己做決定。也許您可以問自己:我有哪些選擇?這些選擇正反兩方面的意見與風險?問自己喜好與價值?最後做出適合自己的選擇!
上述例子,那顆蛀牙很嚴重的的第一大臼齒,問自己或醫師除了根管治療、拔牙之外還有沒有其它選擇?可以在家清潔乾淨現在暫時不處理而定期檢查就好嗎?於是您自己可能藉由與醫師討論、綜合收集到自己觀點出發的正反意見。〈註:這些只是簡化舉例〉
選擇 1. 根管治療、顯微根管治療:
正:做完治療後,留牙齒,做牙套。〈這是病人心中的理想〉
反:有些時候雖然醫師認為根管治療、顯微根管治療,這選項成功率極低時;即使病人要求醫師硬著頭皮去做治療,而可能在治療過程中或後,發現根本無法做牙套、也沒有功能;或這一顆牙齒仍然無法保留。
但病人已經花錢、花時間、並冒著感染、以及其它風險。
選擇 2. 拔牙:
正:移除感染無法保留的牙齒,缺牙後,以不同贋復計畫恢復咀嚼功能。
反:拔牙相關風險,要打麻醉藥、有傷口、以及心理上可能覺得因為失去一顆牙齒而可惜。
選擇 3. 直接補起來、或暫時不處理而定期檢查:
正:直接補起來、當下花的時間與金錢最少,可能可以再使用一段時間。另外沒有拔牙當然不會有傷口以及少一顆牙;也不需花錢花時間做根管治療。〈這是病人心中的理想〉
反:這是一顆不定時炸彈,隨時都可能痛起來、隨時可能感染擴散影響附近結構甚至危及生命;例如臉腫、蜂窩性組織炎。
上述只不過是舉個例子,也許治療計畫選項不只這些,各項細節會隨著病人的當時情況、需求、價值觀…等,有所不一樣。而另外也是與醫師的鑑別診斷後給的意見有所不同;包括醫師的專長、診所設備、約診清況…等,都是不同考量點。
注意的是:這邊的正、反,只不過是簡化的兩端的,其實這兩端之間其實是連續的,並非一刀兩斷的 0 與 1。這就是我常說的『灰度認知、黑白決策、動態調整。』
最後,是做決定「Making」
醫病經過上述 S、D 的步驟後,深思熟慮後,接下來就是實踐自己決定了;當然,決定了之後,就必須對自己決定負責,而無需後悔自己做的決定。
另外,SDM 是動態的,不是做一次決定後就結束了,而是在整個治療過程中〈可能有好幾次看診時間〉,醫師與病人持續醫療溝通,也就是說在大的 SDM 下,不斷的小小的 SDM 調整方向,但重點還是實踐自己決定。
舉上述例來說:若您那顆蛀牙很嚴重的的第一大臼齒,您最後決定暫時不處理而定期檢查;那您須接受「不定時炸彈,隨時都可能痛起來、隨時可能感染擴散影響附近結構甚至危及生命」的風險。
而在這段期間,您突然爆發蜂窩性組織炎而感染而住院,您也沒有什麼怨言,因為這是您經過深思熟慮後接受的結果。而在出院後,您的想法有所改變,於是與醫師溝通,再重啟新的一輪 SDM,修改自己的選擇。
牙科、根管治療、抽神經有需要這麼大費周章嗎?
或許有病人、或醫師會說,醫病共享決策這麼麻煩、這麼花費時間,有必要嗎?的確是這樣的,因為醫病共享決策大多用在重大醫療決策〈例如:癌症治療、手術治療…等。〉並且,真正的醫病共享決策是非常花費醫療資源;無論是人力〈醫師只不過是醫療團隊之一而已〉、時間、金費…等成本;這些不是簡單幾句話就可以帶過的。
以與生命危急相關來說,牙科多數的處置相對沒那麼緊急,那有需要這麼大費周章嗎?醫病共享決策這麼麻煩,在台灣以全民健保獨佔的牙科醫療環境適合嗎?還是某些醫療部門科別比較適用呢?是否國外來的體制就一定好呢?這的確是有待商榷的!
我淺薄的認知中,先不管醫病共享決策 SDM 在牙科的型式與配套措施的話;其精神是非常可取的,也就是讓我們口頭上的醫病溝通模組化、有跡可循。
但我在這邊提的是一個原則、以及概念而已,最大的希望是「互相溝通、共同計劃、實踐決定」;遇到問題「不後悔、不抱怨、處理它」而已。
結語
正在寫這篇文章的時候,看到一則 FB 網友對於 SDM 的不給力、與以及分理想的感嘆。
而自己身處醫療環境中,醫病關係永遠是最難解、但也是最重要的一道題目;它不僅牽涉到人的層面,更受到醫療政策、健保制度、醫療行為、醫療經濟、民眾風氣、文化、政治…等。
醫療風險並非只有病人不樂見、醫師也不樂見;尤其在這「要快、要好、要便宜」的醫療民粹當道的台灣,以及「隨時會扣上醫德的大帽子」的醫德綁架的台灣醫療環境,醫病共享的確是個挑戰!
參考資料
延伸閱讀 |
|
| 七篇簡單認識根管治療、抽神經 | |
| 牙痛 | |
| 根管治療 | |
| 牙外傷 | |
| 口腔知識 | |
| 醫病之間 | |
|
© 張添皓醫師,保留所有權利。歡迎分享本文連結。本人張添皓於本網站所有內容、文字、圖像、影音、資訊均為已獲得著作權之保護。非經本人同意授權不得以任何形式轉載、重製、出版、修改、使用、散佈、公佈、或以其他方式使用。全文轉載請事先來信詢問。Email: [email protected]。 本網站口腔相關主題僅供參考, 內容並不能代替專業判斷、建議、診斷或治療。並且無法對與本網站鏈接的外部網站的信息負責。 |
特約門診預約:張添皓新竹顯微根管。竹北顯微根管。高鐵顯微根管特約門診
●
●
作者:《大人的牙齒保健室:牙好人不老,從口腔開始打造你的健康長壽方程式》
●
特約門診:張添皓關新里顯微根管。竹北顯微根管。新竹高鐵顯微根管特診
●
●
作者:顯微根管治療張添皓。衛福部牙髓病專科醫師
●
認識:顯微根管治療是什麼?
●
病歷:顯微根管實例。精華
●
快速獲得第一手衛教資訊:
張添皓醫師牙髓診療室Facebook專頁
●









